Sterbehilfe
Sterbehilfe bedeutet im heutigen Sprachgebrauch, den Tod eines Menschen durch fachkundige Behandlungen herbeizuführen oder zu erleichtern oder nicht aufzuhalten.
Arten der Sterbehilfe
Man unterscheidet zumeist in:
- Aktive Sterbehilfe („Tötung auf Verlangen”, Schweiz: aktive direkte Sterbehilfe, Niederlande: Euthanasie, assistierter Suizid),
- Passive Sterbehilfe („Unterlassung lebensverlängernder Maßnahmen bei Schwerkranken“),
- Indirekte Sterbehilfe (Schweiz: indirekte aktive Sterbehilfe, Niederlande: Double-effect) und
- Beihilfe zur Selbsttötung (assistierter Suizid).
Begriffserklärung
Sterbehilfe in diesem Sinne kann sich aber nicht nur auf unheilbar Kranke im Endstadium des Lebens beziehen, beispielsweise Patienten mit Krebs-Erkrankungen, sondern auch auf Menschen mit schweren Behinderungen, beispielsweise Menschen im Wachkoma, Patienten mit Alzheimer-Krankheit im fortgeschrittenen Stadium oder Patienten im Locked-in-Syndrom, die sich nicht selbst zu einem Sterbewunsch geäußert haben. Diese Ausweitung des Begriffs ist umstritten.
Ein Unterlassen medizinischer Eingriffe auf Wunsch des Patienten durch Beachtung einer Patientenverfügung ist nach verbreiteter juristischer Auffassung keine passive Sterbehilfe.[1] Ein Behandeln entgegen dem mutmaßlichen Willen des Patienten, also das einfache Missachten einer Patientenverfügung, erfüllt den Straftatbestand der Körperverletzung. Das Sterbenlassen einer Person durch Unterlassen von medizinischer Hilfeleistung bzw. technischen Möglichkeiten entgegen den Therapiewünschen der betroffenen Person erfüllt den Straftatbestand eines Tötungsdeliktes oder der unterlassenen Hilfeleistung (BVerfG 2 BvR 1451/01).[2] Als verbotene passive Sterbehilfe kann dies aber nicht definiert werden, da ein Handeln gegen den Willen des Patienten nicht als Hilfe erachtet werden kann (siehe Absatz „Abgrenzung zu den Tötungsprogrammen der Nationalsozialisten“). Die Beihilfe zum Suizid kann straffrei sein und könnte dann als passive Sterbehilfe bezeichnet werden, sie kann aber auch den Umständen nach als aktive Sterbehilfe den Straftatbestand der Tötung auf Verlangen erfüllen.
Aktive Sterbehilfe
Handlung mit der Absicht, eine Person auf deren freiwilliges und ernsthaftes Verlangen hin zu töten, indem eine Medikation verabreicht wird. Die aktive Sterbehilfe ist in Deutschland (§ 216 StGB), in Österreich (§ 75, 77, 78 des österr. Strafgesetzbuches) und der Schweiz (Art. 111, 113, 114 des schweizer Strafgesetzbuches) verboten. In den Niederlanden ist aktive Sterbehilfe ebenfalls verboten (Art. 293 des niederl. Strafgesetzbuches), allerdings nicht strafbar, wenn sie von einem Arzt unter Einhaltung bestimmter Sorgfaltspflichten begangen wurde und dem Leichenbeschauer Meldung erstattet wurde.
Aktive Sterbehilfe erfolgt oft durch Verabreichung einer Überdosis eines Schmerz- und Beruhigungsmittels, Narkosemittels, Muskelrelaxans, Insulin, durch Kaliuminjektion oder eine Kombination davon.
Eine Tötung ohne Vorliegen einer Willensäußerung des Betroffenen wird dagegen allgemein nicht als aktive Sterbehilfe aufgefasst, sondern als Totschlag oder Mord.
Passive Sterbehilfe
Unterlassung lebensverlängernder Maßnahmen bei Schwerkranken. Diese Form der Sterbehilfe ist gesetzlich nicht ausdrücklich geregelt, wird aber unter bestimmten Bedingungen beim todkranken Patienten als erlaubt und auf Verlangen eines einwilligungsfähigen Patienten als geboten angesehen. Bei nicht einwilligungsfähigen Patienten gelten Patientenverfügungen als wichtige Informationsquelle für den dann Ausschlag gebenden „mutmaßlichen Willen“ des Patienten.
Unter die passive Sterbehilfe fallen beispielsweise:
- Abbruch von Beatmung oder Intubation,
- Abbruch von Dialyse,
- Abbruch von Reanimation oder
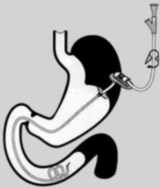
- Abbruch von künstlicher Ernährung, Flüssigkeitszufuhr oder Medikamentengabe.
Im Einzelfall wird auch das Einstellen von lebenserhaltenden Maßnahmen hierunter gefasst.
Diese Form der Sterbehilfe ist strafgesetzlich nicht ausdrücklich geregelt, ist aber ggf. als Tötung durch Unterlassen strafbar. Sterben lassen durch Unterlassen ist in der BRD zumindest nach § 323c StGB wegen unterlassener Hilfeleistung oder § 225 StGB, Misshandlung von Schutzbefohlenen, strafbar. Evtl. kommen auch andere Tötungsdelikte in Betracht. Anders kann es nur aussehen, wenn die Person selbst die Ernährung willentlich eindeutig und aufgeklärt ablehnt.
Hierbei ist zu unterscheiden:
- Ein einvernehmlicher Verzicht auf weitere Maßnahmen wird nicht bestraft wenn sie auf Verlangen eines einwilligungsfähigen Patienten erfolgt. Bei jetzt nicht einwilligungsfähigen Patienten gelten frühere Patientenverfügungen als wichtige Informationsquelle für den dann Ausschlag gebenden „mutmaßlichen Willen“ des Patienten. In Deutschland wird diese Fallgruppe strafrechtlich nicht von § 216 StGB sondern von § 212 StGB, § 13 StGB erfasst. Die Einwilligung führt - obwohl die Patienten über ihr Leben nicht verfügen dürfen - zu einer Rechtfertigung des Arztes, da dieser die Ablehnung einer weiteren Behandlung durch den Patienten angesichts des bevorstehenden Todes im Sinne der Menschenwürde (Art. 1 GG) respektieren muss.
- Äußerst problematisch ist der einseitige Verzicht auf weitere medizinische Maßnahmen (sowohl Nichtaufnahme als auch Nichtfortführung) durch den Arzt. Dieser wird aber in der Praxis recht häufig auftreten. Der Abbruch ist einseitig, wenn ihn der Patient ablehnt oder sich dazu nicht geäußert hat und dies auch nicht mehr kann. Hier sind zwei Fallgruppen zu unterscheiden:
- Die erste typische Situation ist ein Unfallopfer, das sich nicht mehr äußern kann aber große Schmerzen hat. Hier darf der Arzt die Schmerzen auch mit Medikamenten lindern, die lebensverkürzend sind, wenn andere Medikamente nicht stark genug wirken. In Deutschland wird auch diese Fallgruppe wie der einvernehmliche Verzicht strafrechtlich nicht von § 216 StGB sondern von § 212 StGB, § 13 StGB erfasst. Die Einwilligung führt - obwohl die Patienten über ihr Leben nicht verfügen dürfen - zu einer Rechtfertigung des Arztes, da dieser die Ablehnung einer weiteren Behandlung durch den Patienten angesichts des bevorstehenden Todes im Sinne der Menschenwürde (Art. 1 GG) respektieren muss.
- Eine andere typische Situation ist der einige Jahre im Koma liegende Patient, bei dem die Chance auf ein Wiedererwachen medizinisch gegen Null tendiert. Ein Schmerzlinderungsinteresse besteht hier nicht, der Abbruch der Behandlung kann aber im Einzelfall unzumutbar werden. Die juristische Diskussion bezieht sich hier auf ethische Kategorien: So wird vorgetragen, Aufgabe des Arztes sei die Erhaltung und Sicherung der menschlichen Selbstverwirklichungsfähigkeit. Da wo keine Kommunikation mehr möglich sei und es am Bewusstsein fehle, ende die ärztliche Garantenpflicht für das Leben des Patienten. Andere nennen Stichworte wie „Schicksalhaftigkeit“, „Sinnlosigkeit weiterer Behandlung“ oder die „Natürlichkeit des Todes“. Letztlich muss aber auch hier die Menschenwürde (Art. 1 GG für Deutschland) in den Blick genommen werden, die neben dem Recht auf ein würdevolles Leben auch das Recht auf einen würdigen Tod beinhaltet.
Der Bundesgerichtshof fordert in diesen Fällen, bei denen Eilentscheidungen durch den Arzt nicht geboten sind, die Einholung der Genehmigung des Vormundschaftsgerichts (analog zu § 1904 BGB) als notwendig an. Hierzu ist zunächst die Bestellung eines rechtlichen Betreuers nötig, sofern kein Bevollmächtigter aufgrund einer Vorsorgevollmacht tätig ist.
Indirekte Sterbehilfe
Einsatz von Medikamenten zur Linderung von Beschwerden, die als Nebenwirkung die Lebensdauer verkürzen. Nach Auffassung des Bundesgerichtshofes ist indirekte Sterbehilfe bei ordnungsgemäßem Einsatz der Medikamente nicht strafbar. Es kann sogar die Nichtverabreichung notwendiger Schmerzmittel mit der Begründung, keinen vorzeitigen Tod herbeiführen zu wollen, als Körperverletzung (§ 223 StGB bis § 233 Strafgesetzbuch) oder unterlassene Hilfeleistung (§ 323c Strafgesetzbuch) geahndet werden (vgl. Palliativmedizin).
Auch die terminale Sedierung kann unter Umständen als indirekte Sterbehilfe angesehen werden.
Beihilfe zur Selbsttötung (assistierter Suizid)
Selbsttötung mit Hilfe einer Person (oft eines Arztes), die Medikamente (beispielsweise eine Überdosis eines Barbiturates) oder andere Hilfsmittel zum Suizid bereit stellt. Die Beihilfe zur Selbsttötung ist in Deutschland nicht strafbar, die häufig verwandten Wirkstoffe dürfen aber für diesen Zweck nicht verordnet werden. In der Schweiz ist Hilfe zur Selbsttötung nicht strafbar, sofern kein egoistisches Motiv vorliegt (Art. 115 des schweizer Strafgesetzbuches), ist aber gemäß den Richtlinien der Schweizerischen Akademie der medizinischen Wissenschaften (SAMW) nicht „Teil der ärztlichen Tätigkeit“. In den Niederlanden ist die vorsätzliche Hilfe zur Selbsttötung verboten (Art. 294 des Strafgesetzbuches), allerdings nicht strafbar, wenn sie von einem Arzt unter Einhaltung bestimmter Sorgfaltspflichten begangen wurde und dem Leichenbeschauer Meldung erstattet wurde.
Probleme der Sterbehilfe
Die Sterbehilfe steht im Spannungsfeld zwischen Recht und Autonomie, zwischen Gesetz und Selbstbestimmung, zwischen staatlichem Anspruch und individuellen Persönlichkeitsrechten, zwischen Strafrecht und einem rechtfertigenden Notstand beziehungsweise Notstandshilfe, zwischen Medizin und Behandlungsabbruch, zwischen dem Retten von Leben und religiösen Aspekten. Die Abgrenzung der aktiven zur passiven Sterbehilfe oder auch der indirekten Sterbehilfe ist im Einzelfall schwierig. Dabei ist zu beachten, dass die indirekte fast nie, die passive manchmal und die aktive Sterbehilfe zumindest in Deutschland immer strafbar ist. Auch die Abgrenzung der Beihilfe zum Suizid von der Sterbehilfe kann im Einzelfall schwierig sein.
Die stärkste Konfliktlinie verläuft dabei in der Frage der aktiven Sterbehilfe und hier besonders in der unterschiedlichen Gewichtung des Willens eines schwer leidenden Menschen.
Befürworter der aktiven Sterbehilfe betonen, dass der Wille des Patienten in allen Fällen die Zulässigkeit einer medizinischen Maßnahme definiert, dass aber ausgerechnet in der Frage, wie und wann zu sterben, diese Entscheidungshoheit genommen würde. Mit Blick auf bestimmte Erkrankungen wird auch die als unmenschlich und sinnlos empfundene Sterbephase hervorgehoben, der die Erkrankten dann hilflos ausgeliefert seien. Als Argument wird hier oft angeführt, dass Menschen etwas verwehrt wird, was jedem leidenden Hund selbstverständlich zukomme.
Gegner der aktiven Sterbehilfe betonen dagegen, dass es eine Pflicht zur Leidensminderung nur als Teil der Pflicht zur Lebenserhaltung gibt, jedoch kein Recht auf Tötung, der dann eine Pflicht zur Tötung eines Anderen entsprechen müsste. Außerdem sei die existentielle Bedrohung gerade geeignet, eine rationale Entscheidung unmöglich zu machen. Die Erkenntnisse über die Psychologie Sterbender zeigten eine fast regelmäßig auftretende Depressionsphase, welche den geäußerten Sterbewunsch zum Teil als Ausdruck einer vorübergehenden Störung erscheinen ließen.
Gegen die anrührenden Extrembeispiele hoffnungslos schwer Leidender wird vor allem auf die Erfahrungen der Palliativmedizin und der Hospizbewegung verwiesen, die zeigten, dass auch schwerstleidende Menschen ihr Leben nicht vorzeitig beenden wollten, solange ihre Leiden gelindert würden und sie menschliche Zuwendung und Geborgenheit erfahren könnten.
Daneben werden auch verschiedene Dammbruchargumente beispielsweise in Bezug auf den Lebensschutz und das ärzliche Selbstverständnis vorgebracht. Insbesondere wird daruf hingewiesen, dass durch eine Legalisierung der aktiven Sterbehilfe ein gesellschaftlicher Druck auf schwerkranke und sterbende Menschen entstehen würde, um ihren eigen Tod zu bitten. Ökonomische Zwänge im Gesundheitsbereich und schwindende familiäre und soziale Bindungen könnten diesen Druck zusätzlich verstärken.
Rechtsprechung
BGH vom 13.09.1994, 1 StR 357/94
Fundstellen: BGHSt 50, 257 = NJW 1995, 204 = MedR 1995, 72 = R&P 1995, 34 = MDR 1995, 80 = JR 1995, 335 = NStZ 1995, 80 = BtE 1994/95, 114 = JuS 95,361 = StV 95,408 = JA 96,108 = ZRP 1996, 87 = ArztR 1995, 184 = RdLH 1995, 39
Zu dem äußerst schwierigen Problem, ob und unter welchen Voraussetzungen eine ärztliche Behandlung abgebrochen werden kann, stellte der BGH - vorwiegend aus strafrechtlicher Sicht - seinem Urteil vom 13.9.1994 folgende Leitsätze voran:
"1. Bei einem unheilbar erkrankten, nicht mehr entscheidungsfähigen Patienten kann der Abbruch einer ärztlichen Behandlung oder Maßnahme ausnahmsweise auch dann zulässig sein, wenn die Voraussetzungen der von der Bundesärztekammer verabschiedeten Richtlinien für die Sterbehilfe nicht vorliegen, weil der Sterbevorgang noch nicht eingesetzt hat. Entscheidend ist der mutmaßliche Wille des Kranken.
2. An die Voraussetzungen für die Annahme eines mutmaßlichen Einverständnisses sind strenge Anforderungen zu stellen. Hierbei kommt es vor allem auf frühere mündliche oder schriftliche Äußerungen des Patienten, seine religiöse Überzeugung, seine sonstigen persönlichen Wertvorstellungen, seine altersbedingte Lebenserwartung oder das Erleiden von Schmerzen an.
3. Lassen sich auch bei der gebotenen sorgfältigen Prüfung konkrete Umstände für die Feststellung des individuellen mutmaßlichen Willens des Kranken nicht finden, so kann und muß auf Kriterien zurückgegriffen werden, die allgemeinen Wertvorstellungen entsprechen. Dabei ist jedoch Zurückhaltung geboten; im Zweifel hat der Schutz menschlichen Lebens Vorrang vor persönlichen Überlegungen des Arztes, eines Angehörigen oder einer anderen beteiligten Person."
Der Bundesgerichtshof führt weiterhin aus, dass der Arzt in Grenzfällen einen gewissen Beurteilungs- und Ermessensspielraum bei der Entscheidung über Beendigung oder Fortsetzung einer Behandlung habe. Sofern aber wesentliche Lebensfunktionen des Patienten, wie Atmung, Herzaktion und Kreislauf noch erhalten sind, ist nur dann ein zulässiger Behandlungsabbruch in Betracht zu ziehen, wenn er dem mutmaßlichen Willen des entscheidungsunfähigen Patienten entspricht.
Bei dieser Entscheidung handelte es sich um eine solche in einer Strafsache. Den beiden Angeklagten, einem Arzt und einem Betreuer, wurde zur Last gelegt, dass sie Einvernehmen dahingehend erzielt hatten, bei der komatösen und irreversibel cerebral geschädigten Betroffenen, der Mutter des Betreuers, keine Sondenernährung mehr durchzuführen.
Zu einer Realisierung dieser Absicht kam es nicht, weil die Pflegedienstleitung rechtliche Bedenken äußerte und das Vormundschaftsgericht einschaltete. Der Bundesgerichtshof hatte also darüber zu entscheiden, ob man den Arzt und den Betreuer strafrechtlich zur Verantwortung ziehen sollte. Aus der festgestellten Straflosigkeit eines Verhaltens kann jedoch im Umkehrschluss nicht ohne weiteres darauf geschlossen werden, dass es von der Rechtsordnung auch gutgeheißen wird.
BGH vom 17.03.2003, XII ZB 2/03
Fundstellen: FamRZ 2003, 748 = BtPrax 2003, 123 = NJW 2003, 1588 = FGPrax 2003, 161 = MDR 2003, 691 = Rpfleger 2003, 354 = PFlR 2003, 243 = FPR 2003, 443 = R&P 2003, 153 = JZ 2003, 732 = FamRB 2003, 219 = DNotZ 2003, 850 = JuS 2003, 818 = VersR 2003, 861 = RdLH 2003, 78 = ZErb 2003, 222 = GesR 2003, 207
In der neuen Entscheidung vom 17.03.2003 hat der BGH klar und eindeutig Verfügungen eines Patienten für den Fall, daß er auf Grund seines Gesundheitszustandes keine Erklärungen zu seiner Behandlung mehr abgeben kann, als rechtlich verbindlich bestätigt:
“Ist ein Patient einwilligungsunfähig und hat sein Grundleiden einen irreversiblen tödlichen Verlauf angenommen, so müssen lebenserhaltende oder -verlängernde Maßnahmen unterbleiben, wenn dies seinem zuvor - etwa in Form einer sogenannten Patientenverfügung - geäußerten Willen entspricht. Dies folgt aus der Würde des Menschen, die es gebietet, sein in einwilligungsfähigem Zustand ausgeübtes Selbstbestimmungsrecht auch dann noch zu respektieren, wenn er zu eigenverantwortlichem Entscheiden nicht mehr in der Lage ist.
Nur wenn ein solcher erklärter Wille des Patienten nicht festgestellt werden kann, beurteilt sich die Zulässigkeit solcher Maßnahmen nach dem mutmaßlichen Willen des Patienten, der dann individuell - also aus dessen Lebensentscheidungen, Wertvorstellungen und Überzeugungen - zu ermitteln ist.”
Wenn für einen Patienten ein Betreuer bestellt ist, hat dieser dem (unter anderem in der Patientenverfügung niedergelegten) Patientenwillen gegenüber Arzt und Pflegepersonal in eigener rechtlicher Verantwortung und nach Maßgabe des § 1901 BGB Ausdruck und Geltung zu verschaffen.
Das bedeutet: Wenn nun der Arzt eine lebenserhaltende oder -verlängernde Behandlung anbietet, kann der Betreuer nur mit Zustimmung des Vormundschaftsgerichts wirksam die Einwilligung verweigern. In dieser Konfliktsituation zwischen Arzt und Betreuer ist das Vormundschaftsgericht berufen, eine Entscheidung im Einzelfall zu treffen. Die Entscheidungszuständigkeit des Vormundschaftsgerichts ergibt sich nach dem erkennenden Gericht kraft richterlicher Rechtsfortbildung „aus einem unabweisbaren Bedürfnis des Betreuungsrechts“. Wenn allerdings von ärztlicher Seite keine Behandlung oder Weiterbehandlung angeboten wird, „sei es, dass sie von vorneherein medizinisch nicht indiziert, nicht mehr sinnvoll oder aus sonstigen Gründen nicht möglich ist “, so ist für eine Einwilligung des Betreuers und eine Zustimmung des Vormundschaftsgerichts kein Raum.
BGH vom 8.6.2005, XII ZR 177/03
Fundstellen: BGHZ 163, 195 = BtMan 2005, 161 = BtPrax 2005, 190 = FamRB 2005, 300 = NJW 2005, 2385 = MDR 2005, 1413 = DNotZ 2005, 924 = FamRZ 2005, 1474 = VersR 2005, 1249
In Fortführung dieser Rechtsprechung hat der BGH am 8. Juni 2005 beschlossen, dass dem Pflegeheim sowie dem darin beschäftigten Pflegepersonal keine eigene Prüfungskompetenz hinsichtlich der rechtlichen Grenzen des Betreuerhandelns zukommt im Falle der Übereinstimmung zwischen Arzt und Betreuer, die künstliche Ernährung des einwilligungsunfähigen Patienten einzustellen. Sie sind hierbei „wie jeder andere Dritte auch auf die Möglichkeit beschränkt, beim Vormundschaftsgericht eine Überprüfung des Betreuerhandelns mit dem Ziel aufsichtsrechtlicher Maßnahmen (...)
OLG Frankfurt/Main, Beschluss vom 8.6.2006 20 W 52/06
Fundstellen: BtMan 2007, 104 (LS) = BtPrax 2007, 91 = FamRB 2007, 15 (LS) = FamRZ 2007. 584 (LS) = FPR 2007, 99 (LS) = NJW 2006, 3436 = OLGR 2006, 1074
Verweigert ein Angehöriger für einen Pflegebedürftigen die Zustimmung zu lebensverlängernden Maßnahmen, so ist dieser nicht grundsätzlich ungeeignet, um als Betreuer des Pflegebedürftigen zu fungieren. Das hat das Oberlandesgericht Frankfurt entschieden (20 W 52/06). Ausschlaggebender im Rahmen der Zustimmungsverweigerung sei, ob diese Entscheidung dem Willen des Pflegebedürftigen entspreche.
Im vorliegenden Fall hatte eine Frau die Zustimmung zur künstlichen Ernährung ihrer pflegebedürftigen Mutter verweigert. Das AG Darmstadt hatte daher die Bestellung der Frau zur Betreuerin der Mutter abgelehnt. Die Richter hielten die Frau in dieser Funktion für ungeeignet, weil sie ihre Mutter verhungern lassen wolle, und bestellten stattdessen einen Berufsbetreuer. Das Landgericht Darmstadt wiederum hatte den Sachverhalt anders beurteilt und der Bestellung der Frau zur Betreuerin stattgegeben.
Das OLG Frankfurt bestätigte die Entscheidung des LG Darmstadt. Beide Gerichte halten es für notwendig, dass bei der Auswahl eines Betreuers die verwandtschaftlichen und persönlichen Beziehungen berücksichtigt werden. Es sei erforderlich, das Wohl des zu betreuenden Pflegebedürftigen zu wahren. Das Wohl eines Betreuten sei nicht in Gefahr, wenn ein Betreiber gemäß den Wünschen und dem Willen des Pflegebedürftigen lebensverlängernde Maßnahmen ablehnt. (Quelle: ALTENPFLEGE 02/2007; NJW 2006, 3436)
Siehe zu den Volltexten dieser und weiterer Gerichtsentscheidungen unter Sterbehilfedokumente.
Medizinischer Standpunkt zur Sterbehilfe
Die Deutsche Gesellschaft zum Studium des Schmerzes (DGSS) und die Deutsche Gesellschaft für Palliativmedizin (DGP) betonen, dass in der Diskussion um die aktive und passive Sterbehilfe die Alternative der Schmerztherapie und Palliativmedizin oftmals unnötig ausgeblendet wird.
Sowohl die DGSS als auch die DGP weisen darauf hin, dass es Verfahren zur Linderung schwerster Schmerzen gibt. „Wir können fast immer die Schmerzen und Symptome sterbender Patienten lindern und ihnen ein Lebensende in Würde ermöglichen“, sagte Professor Rolf-Detlef Treede, Präsident der DGSS. [3] Palliativmediziner würden immer wieder die Erfahrung machen, dass der Wunsch nach vorzeitiger Lebensbeendigung in dem Maße in den Hintergrund tritt, in dem es gelingt, durch eine gute palliativmedizinische Behandlung auch die letzte Lebenszeit erträglich zu gestalten.
Der größte Nachholbedarf besteht bei den spezialisierten ambulanten Versorgungsstrukturen, die palliativmedizinische und palliativpflegerische Expertise anbieten (Ambulante Palliativdienste). Bis auf wenige Modellprojekte und Einzelinitiativen hat sich deren Etablierung in Deutschland bisher nicht durchsetzen können, obwohl es gerade die Unterstützung durch ambulante Palliativdienste ist, die es vielen Menschen häufig erst ermöglicht, in der vertrauten Umgebung, also zu Hause, zu sterben – so wie es sich die meisten Menschen wünschen.[4]
Christlicher Standpunkt zur Sterbehilfe
Stellvertretend für alle Christen hat die holländische Katholische Bischofskonferenz mit ihrer „Pastoralen Handreichung” gegen Sterbehilfe protestiert, in der sie festschreibt:
- „Das Ersuchen um aktive Sterbehilfe ist der Versuch, den letzten Gang des Lebens vollständig in die eigene Hand zu nehmen. Dies ist nicht vereinbar mit der Übergabe seiner selbst in die liebende Hand GOTTES, wie sie sich in den kirchlichen Sakramenten ausdrückt ...
- Euthanasie ist keine Lösung für das Leiden, sondern eine Auslöschung des leidenden Menschen.”
Von christlicher Seite wird oft die Metapher des Geschenkes verwendet: das Leben als Geschenk aus der Hand Gottes. Damit soll motiviert werden, dass Leben jedenfalls nur durch den göttlich gelenkten Lauf der Dinge enden dürfe. - Diese Metapher leistet allerdings nicht unbedingt, das von Christen Gewünschte: Ein Geschenk geht durch die Annahme in das Eigentum des Beschenkten über, womit er die volle Verfügungsgewalt darüber bekommt - einzig könnte es noch um eine Kränkung des Schenkenden gehen, der ein einst angenommenes Geschenk irgendwann zurückgewiesen sieht - in diesem Fall durch Suizid, Tötung auf Verlangen oder Euthanasie. - Ebenso ist hier auch die Sorgfaltspflicht der Eltern für ihre Kinder zu erwägen, die zu entscheiden haben, ob ihr Kind ein Geschenk annehmen darf. - Offenbar eine recht heikle Metapher, die christlichen Absichten kaum dienlich sein wird.
Auch die Heiligkeit des Lebens wird ins Feld geführt. Ob aber die Mehrzahl der Christen auch die Heiligkeit des Lebens angesichts eines angreifenden Mörders, eines feindlichen Soldaten, eines Mastschweines oder mit Antibiotika vernichteter Mikroben aufrecht erhalten wollen, ist zumindest zweifelhaft. Heiligkeit des Lebens gilt also nicht absolut - und über die genaue Abgrenzung ist in philosophischem Diskurs zu reflektieren.
Sterbehilfe im Widerstreit der Meinungen
Der Streit über das Für und Wider von Sterbehilfe ist eng verknüpft mit dem über ein selbstbestimmtes Sterben Suizid. Die hieraus hervorgegangenen gesellschaftlichen Spielregeln erscheinen teilweise unstimmig: Weil der Suizid selbst keine Straftat ist, gilt dies, der Systematik des Strafrechtes folgend (Prinzip der Akzessorietät), auch für eine Teilnahme daran. Man darf also ungestraft einem Sterbewilligen bei der Ausführung seines Vorhabens helfen. Verliert dieser aber über seiner Tat die Besinnung, macht sich der anwesende, Beihilfe Leistende wegen unterlassener Hilfeleistung strafbar, wenn er das eingeleitete Geschehen nicht zu verhindern sucht (§ 323c Strafgesetzbuch). Dies wiederum gilt nicht bei Kranken, die ausdrücklich auf ärztliche Behandlung verzichten, auch wenn dies medizinisch angezeigt wäre. Einer diesbezüglichen Patientenverfügung wurde demgegenüber bis zu einer kürzlich vollzogenen Gesetzesänderung (s. u. Aktuelles – Deutschland) die sichere Anerkennung versagt, wenn der Patient nicht mehr aktuell befragt werden konnte. Wenn lebenserhaltende ärztliche Maßnahmen abgebrochen werden, weil sich ein Patient in einem als unumkehrbar eingeschätzten Sterbeprozess befindet, in dem die damit verbundenen Leiden nur verlängert würden, wird dies – eigentlich eine Tat – nicht als (verbotene) aktive Tötung sondern als (zulässige) passive Sterbehilfe angesehen. Insgesamt werden die rechtlichen Regelungen zu Suizid und Sterbehilfe noch überwiegend von deren Gegnern bestimmt. Die Anliegen der Befürworter finden aber zunehmend Beachtung. Abgesehen von divergenten, weltanschaulichen Grundüberzeugungen[5] ist die argumentative Auseinandersetzung hierüber vor allem auf folgende konkrete Einzelaspekte fokussiert[6].
Die Bürde der deutschen Geschichte
Die Gegner der Sterbehilfe weisen warnend auf die Entwicklungen im Deutschland der ersten Hälfte des 20. Jahrhunderts hin, die die anfänglich seriöse Erörterung der Frage genommen hat, unheilbar kranke Menschen von ihrem Leiden zu erlösen.
Seine Befürworter machen demgegenüber geltend, anders als damals gehe es heute bei der Sterbehilfe nicht um eine Entscheidung Fremder über das Leben einzelner Menschen sondern ausschließlich um eine Entscheidung eines Sterbewilligen, für die er Beistand suche.
Angst vor unerträglichen Leiden
Die Gegner selbstbestimmten Sterbens sind der Auffassung, dass man Menschen ihre Leiden, Sorgen und Ängste vor einem qualvollen Übergang vom Leben zum Tod mit gehöriger Zuwendung und den Möglichkeiten der modernen Medizin soweit nehmen oder lindern kann, dass sie an ihren Lebensumständen nicht verzweifeln müssen. Es sei deshalb unter dem Gesichtspunkt des verfassungsmäßig verankerten Schutzes von Leben und Gesundheit die Aufgabe eines humanen Gemeinwesens, von diesen Möglichkeiten Gebrauch zu machen, nicht hingegen, sie sich zu ersparen, indem man dem Einzelnen ermögliche und ihm dabei helfe, seinem Leben selbst ein Ende zu setzen.
Seine Befürworter machen demgegenüber geltend: Gründe, sich den Tod zu wünschen, sind vor allem die Sinnentleerung des Lebens als Folge einer naturgemäßen Erosion von Lebensinteressen und -zielen, die verzweifelte Scham vor der die eigene Selbstachtung verletzenden Peinlichkeit, seine intimsten Bedürfnisse nicht mehr unter Kontrolle zu haben und damit ohne Aussicht auf Änderung auf die Hilfe anderer angewiesen zu sein, die oft noch sehr deutlich wahrgenommene, bedrückende Erfahrung, mit der eigenen Hinfälligkeit das Leben anderer, insbesondere seiner liebsten Angehörigen auszubremsen, die Frustration schließlich darüber, dass vieles im Leben Geschaffene und Erworbene, das anderen Zwecken dienen sollte, nun für die Aufrechterhaltung eines Lebens vergeudet werden soll, das einem selbst nichts als Unannehmlichkeiten bereitet. Hier helfe keine Palliativmedizin und auch alle menschliche Zuwendung könne hierüber letztlich nicht hinweghelfen.
Sterbehilfe als fragwürdiges Geschäft
Die Gegner selbstbestimmten Sterbens befürchten, eine offizielle Zulassung der Sterbehilfe führe zu unannehmbaren Geschäften mit dem Sterben, da die meisten Menschen sich auf Sterbebegleitung angewiesen sähen.
Seine Befürworter verweisen demgegenüber auf die Praxis in der Schweiz, den Niederlanden und Belgien, die diese Befürchtung nicht bestätigten. Sie sehen darüber hinaus praktikable Verfahrensweisen, die es dem Einzelnen ermöglichen könnten, ohne unmittelbare Hilfe und Begleitung Dritter ihrem Leben ein sanftes, angstfreies und andere Menschen nicht übermäßig schockierendes Ende zu setzen, wenn man ihnen nur – auch dies eine freilich institutionalisierte Form der Beihilfe – die erforderlichen Mittel zugänglich mache.
Zweifelhaftigkeit des Sterbewunsches
Die Gegner selbstbestimmten Sterbens verweisen auf die Erfahrungen von Ärzten, Psychologen und Seelsorgern, die darin übereinstimmen, dass die Mehrzahl der Menschen, die einen Suizid vergeblich versucht haben, in ein normales Leben zurückfinden, ihren Entschluss häufig nicht mehr verstehen, ihn rückschauend bereuen und froh sind, dass ihr Versuch gescheitert ist. Sterbehilfe würde diesen Fehlentscheidungen Vorschub leisten.
Die Befürworter einer Unterstützung selbstbestimmten Sterbens halten dem entgegen, dass Menschen, die sich das Leben mit Erfolg genommen haben, mit der Frage, ob diese Entscheidung richtig war, nicht mehr hadern und vielleicht Versäumtem nicht nachtrauern müssen, denn sie haben im Tod ihren Frieden gefunden.
Krankhaftigkeit von Suizidentschlüssen
Die Gegner selbstbestimmten Sterbens berufen sich auf wissenschaftliche Untersuchungen, die belegten, dass Suizide häufig ihren Grund in Depressionen haben. Sie seien als krankhaft anzusehen und in der Mehrzahl der Fälle durch ärztliche oder therapeutische Maßnahmen soweit behandelbar, dass die dem Leben zugewandten Kräfte dieser Menschen wieder die Oberhand gewinnen können. Sterbehilfe trage dazu bei, eine solche Entwicklung abzuschneiden.
Befürworter der Sterbehilfe verweisen demgegenüber darauf, dass jedenfalls bei anhaltend Kranken, vor allem aber bei alten Menschen die zunehmende Erosion des Willens zu leben ein natürlicher Prozess ist, der oft fälschlich als krankhaft gedeutet wird. Aber auch wenn man ihn als Krankheit sehe, seien Betroffene deswegen nicht zurechnungsunfähig. Wenn sie die Option, zu sterben einem Weiterleben vorzögen, so sei dieser Wunsch genauso zu respektieren wie das Recht auf Verweigerung von ärztlichen oder psychologischen Behandlungen, selbst wenn sie Aussicht auf Erfolg hätten. Vor diesem Hintergrund sei Sterbehilfe Unterstützung eines anzuerkennenden Anliegens.
Sterbehilfe als Zumutung für die als Helfer in Anspruch genommenen
Die Gegner der Sterbehilfe machen geltend, einem Menschen dabei helfen zu sollen, sich umzubringen, sei eine schwere Zumutung, desto schwerer, je näher der um Hilfe Gebetene dem Sterbewilligen stehe.
Die Befürworter der Sterbehilfe halten dem entgegen, dass mit der straffreien Ermöglichung der Sterbehilfe noch niemand gezwungen sei, diese zu leisten. Gebe es geordnete, gar institutionalisierte Formen der Sterbehilfe, müssten dem Sterbewilligen besonders nahestehende Personen nicht in Anspruch genommen werden. Auch diese aber könnten, an den Leiden des Sterbewilligen in besonderer Weise teilnehmend, eine mitmenschliche Motivation haben, ihnen bei der Beendigung des sie quälenden Zustandes zu helfen.
Zweifelhafte Interessenlage von Sterbehilfe leistenden Angehörigen
Die Gegner der Sterbehilfe sehen insbesondere nähere Angehörige als Sterbehelfer in einem problematischen Interessenkonflikt, in dem sich nicht selten wohlmeinende Beförderung eines Sterbewunsches unentwirrbar mit dem unausgesprochenen Wunsch verknoten könnte, von der fordernden, kostspieligen und das eigene Leben ausbremsenden Bürde der Unterhaltung und Pflege eines Schwerkranken befreit zu werden.
Die Befürworter meinen demgegenüber, dieser zweifellos nicht unwahrscheinliche Konfliktfall dürfe den ausdrücklichen Sterbewunsch eines Menschen nicht unerfüllbar machen. Schließe man nahe Angehörige davon aus, Sterbehilfe zu leisten, könnte eine solche Hilfe immer noch von institutionell zugelassenen Helfern erfolgen, die kein persönliches oder materielles Interesse am Tod des Sterbewilligen haben.
Die Gefahr eines Mobbings zum Tode
Die Gegner selbstbestimmten Sterbens haben die große Sorge, die tolerierte und ermöglichte Freiheit zum Tode könne unversehens zu einer Erwartungshaltung der Gesellschaft gegenüber dem Einzelnen mutieren, von einer solchen Freiheit auch Gebrauch zu machen. Hinter einer als Tugend erscheinenden, aus verantwortungsbewusster Einsicht getroffenen Entscheidung lauere so die Gefahr eines "Mobbings zum Tode" derjenigen Gesellschaftsmitglieder, die der Gemeinschaft lästig werden. Hierzu dürfe kein Mensch helfend seine Hand reichen.
Diese Sorge wird auch von den Befürwortern eines selbstbestimmten Todes erkannt und geteilt. Sie verweisen aber darauf, dass ein solches Mobbing auch unter den gegenwärtig herrschenden Bedingungen keineswegs ausgeschlossen ist. Aufgabe des Staates sei es im gegenwärtig geltenden wie im anzustrebenden Recht, das Leben des Einzelnen vor dem Zugriff anderer zu schützen. Wer, aus welchen Gründen auch immer, am Leben festhalten will, der muss diese Möglichkeit behalten. Hiervon ausgehend müsse die Gesellschaft – so wie bisher – allen Versuchen entschieden entgegentreten, Menschen zum Sterben zu drängen. Ihnen ihr Sterben gegen ihren erklärten Willen so zu erschweren, dass ihnen nur unsichere oder grausame und schockierende Auswege bleiben, sei hingegen seine Aufgabe nicht. Dies geschehe aber auch durch die Erschwerung oder gar Verweigerung von Sterbehilfe.
Aktuelles
Der deutsche Bundestag beschloss am Donnerstag, dem 18. Juni 2009, mit einer Mehrheit von 317 Stimmen bei 233 Nein-Stimmen und fünf Enthaltungen einen Gesetzentwurf der Abgeordneten Joachim Stünker (SPD), Michael Kauch (FDP) und weiterer Parlamentarier, der die Patientenverfügung als Rechtsinstitut im Betreuungsrecht verankert. Die gesetzliche Regelung trat am 1. September 2009 in Kraft. Die anderen Gesetzentwürfe (Bosbach-Entwurf sowie Zöller-Entwurf) fanden keine Mehrheit.
- Text des beschlossenen Gesetzes zur Patientenverfügung (3. Bt-Änderungsgesetz)
- Stimmergebnisse im Bundestag
- Stellungnahme des Vormundschaftsgerichtstages e.V. zu Eckpunkten für ein Patientenverfügungsgesetz (PDF)
- Stellungnahmen der Sachverständigen in der Anhörung des Bt-Rechtsausschusses am 4.3.2009
Siehe auch
Literatur
Bücher
- Bardola: Der begleitete Freitod. Ein Plädoyer für die Selbstbestimmung über das eigene Leben, Südwest, München 2007, ISBN 9783517083025
- Bardola: Schlemm, A1, München 2005; Heyne, München 2007, ISBN 9783453811690 (Literarische Auseinandersetzung mit dem Thema Sterbehilfe)
- Benzenhöfer: Der gute Tod? Euthanasie und Sterbehilfe in Geschichte und Gegenwart, ISBN 3406421288
- Heyers: Passive Sterbehilfe bei entscheidungsunfähigen Patienten und das Betreuungsrecht (Buchrezension); ISBN 3428105613
- Hoerster: Sterbehilfe im säkularen Staat, ISBN 3518289772
- Klie & Student: Sterben in Würde. Auswege aus dem Dilemma der Sterbehilfe. Herder, Freiburg i. Br. 2007, ISBN 978-3451296574
- Manfred von Lewinski: Ausharren oder gehen? - Für und wider die Freiheit zum Tode, 2008, Olzog-Verlag, München, ISBN 978-3-7892-8254-6
- Volker Lipp: Patientenautonomie und Lebensschutz - Zur Diskussion um eine gesetzliche Regelung der "Sterbehilfe", Universitätsverlag Göttingen, Göttingen 2005, ISBN 3-930457-74-1, Volltext, PDF)
- May: Passive Sterbehilfe - besteht gesetzlicher Regelungsbedarf?, ISBN 3825864618
- Nuland: Wie wir sterben: Ein Ende in Würde?, ISBN 342677237X
- Putz/Steldinger: Patientenrechte am Ende des Lebens, 3. Aufl. 2007 , ISBN 3423056967
- Schell: Sterbehilfe und Sterbebegleitung, ISBN 3894951478
- Tolmein: Keiner stirbt für sich allein - Sterbehilfe, Pflegenotstand und das Recht auf Selbstbestimmung, C. Bertelsmann, München 2006], ISBN 3570008975. Dazu Rezension von Elisabeth Wehrmann in der Zeit, Nr. 03 vom 11.01.2007
- Uhlenbruck: Selbstbestimmtes Sterben durch Patiententestament, Vorsorgevollmacht, Betreuungsverfügung
- Ullmann: Gnade, Droemer, München 2004, ISBN 3426196522 (Literarische Auseinandersetzung mit dem Thema Sterbehilfe)
- Wolfslast/Conrads: Textsammlung Sterbehilfe, ISBN 3540678352
- Weitere Bücher zum Thema Sterbehilfe
- Büchersuche Hospize
- Ethik in der Medizin; ein Reader, ISBN 3150180694
Zeitschriftenbeiträge
- Alberts: Sterbehilfe, Vormundschaftsgericht und Verfassung; NJW 1999, 835
- Amelung: Probleme der Einwilligungsfähigkeit; R&P 1995, 20
- Ankermann: Verlängerung sinnlos gewordenen Lebens? MedR 1999, 387
- Anschütz: Der unheilbar Kranke und der sterbende Patient; MedR 1985, 17
- Assion: Sterbehilfe und sterben lassen nach aktueller Rechtslage; BtPrax 1998, 162
- Bach: Die medizinische Notwendigkeit der Heilbehandlung; MDR 1981, 462
- Bauer: Juristische Argumentationslinien und die Funktion der Justiz im Rahmen der Sterbehilfedebatte; BtPrax 2002, 60
- Baumann: Fehlende Rechtsgrundlage bei ärztl. Zwangsbehandlung Untergebrachter; NJW 1980, 1873
- Baumann/Hartmann: Die zivilrechtliche Absicherung der Patientenautonomie am Ende des Lebens aus der Sicht der notariellen Praxis; DNotZ 2000, 594
- Becker-Schwarze: Patientenautonomie aus juristischer Sicht; FPR 2007, 52
- Beckmann: Vormundschaftsgerichtl. Genehmigung der Einstellung der künstl. Ernährung; ZfL 2008, 26
- Belling: Einwilligung des Betreuers in den lebensbeendenden Behandlungsabbruch aus strafrechtlicher Sicht; LWV Württemberg-Hohenzollern; Materialien Bd. 8, 1995
- Berger: Privatrechtliche Gestaltungsmöglichkeiten zur Sicherung der Patientenautonomie am Ende des Lebens; JZ 2000, 797
- Blandini: Betreuungsrechtliche Aspekte von Entscheidungen zwischen Leben und Tod, BWNotZ 2007, 129
- Braun/Fiala/Müller: Genehmigungserfordernisse im Bereich der med. Gesundheitsfürsorge; Rpfleger 2002, 597
- Bühler/Kren/Stolz: Sterbehilfe – Sterbebegleitung – Patientenverfügung; BtPrax 2002, 232
- Coeppicus: Behandlungsabbruch, mutmaßlicher Wille und Betreuungsrecht; NJW 1998, 3381
- ders.: Aktive und passive Sterbehilfe - Abbruch von Behandlung und Ernährung aus vormundschaftsgerichtlicher Sicht; FPR 2007, 63
- Dahl: Dem Tod zur Hand gehen: Der ärztlich-assistierte Suizid in Oregon; Spektrum der Wissenschaft, Juli 2006, S. 116 - 120.
- Deichmann: Vormundschaftsgerichtlich genehmigtes Töten durch Unterlassen? MDR 1995, 983
- Dröge: Patientenverfügung und Erforderlichkeit einer Betreuungsmaßnahme; BtPrax 1998, 199
- Duttge: Einseitige ("objektive") Begrenzung ärztlicher Lebenserhaltung? NStZ 2006, 479
- Eberbach: Staatliche Genehmigung zum Sterben? MedR 2000, 267
- Eibach: Künstliche Ernährung um jeden Preis? MedR 2002, 123
- Eibach/Schäfer: Patientenautonomie und Patientenwünsche; MedR 2001, 21
- Eser: Sterbewille und ärztliche Verantwortung; MedR 1985, 6
- Frister: Analoge Anwendung des § 1904 BGB beim Abbruch lebensverlängernder Maßnahmen; JR 1999, 71
- Fröschle: Maximen des Betreuerhandelns und die Beendigung lebenserhaltender Eingriffe; JZ 2000, 72
- Füllmich: Zur Ablehnung künstl. lebensverlängernder Maßnahmen durch nicht einwilligungsfähige Patienten; NJW 1990, 2301
- Großkopf: Problemfälle bei der Sterbehilfe; Pflegezeitschrift 1995, 681
- ders.: Strafrechtliche Grenzen bei der Sterbehilfe; Pflegezeitschrift 1995,536
- Gründel: Einwilligung des Betreuers in den Abbruch lebenserhaltender Maßnahmen; NJW 1999, 3391
- Härle: Patienten„autonomie“ aus ethischer Sicht - Zur Aufhebung des Widerspruchs zwischen Selbstbestimmung und Fürsorge; FPR 2007, 47
- Hartmann: Patientenverfügung und psychiatrische Verfügung – Verbindlichkeit für den Arzt? NStZ 2000, 113
- Helgerth: Anmerkung zum Urteil des BGH vom 13.9.94; JR 1995, 335
- Hiersche: Das Recht des Menschen auf seinen würdigen Tod; MedR 1987, 83
- Höfling: Sterbehilfe zwischen Selbstbestimmung und Integrationsschutz; JuS 2000, 111
- dies.: Patientenautonomie und Patientenverfügungen aus der Sicht der deutschen Vormundschaftsrichter/innen; FPR 2007,67
- Hoffmann: Sterbehilfe – der Beschluss des OLG Frankfurt; Betrifft Betreuung 1/1999, 40
- Janes/Schick: Sterbehilfe - im Spiegel der Rechtstatsachenforschung; NStZ 2006, 484
- Jürgens: Ist der Tod genehmigungsfähig? BtPrax 1998, 159
- Knieper: Inhalt und Auswirkungen der Sterbehilfeentscheidung; BtPrax 1998, 159
- dies.: Vormundschaftsger. Genehmigung des Abbruchs lebenserhaltender Maßnahmen; NJW 1998, 2720
- Konrad: Bedeutung der Genehmigungspflicht gem. § 1904 BGB in der stat. psychiatrischen Versorgungspraxis; RuP 1996, 76
- Kübler: Selbstbestimmung am Lebensende; ZPR 2008, 236
- Kusch: In Würde sterben - nur im Ausland?, NStZ 2007, 436
- Kutzer: Strafrechtliche Grenzen der Sterbehilfe, NStZ 1994, 110
- ders: Sterbehilfeproblematik in Deutschland; MedR 2001, 77
- ders.: Patientenautonomie und Strafrecht - aktive und passive Sterbehilfe; FPR 2007, 59
- Laufs: Zivilrichter über Leben und Tod? NJW 1998, 3399
- Lewinski: Verbot organisierter Sterbehilfe? ZRP 2008, 226
- Linnhoff / Vennemann: Die Problematik des § 1904 BGB, BtPrax 1993, 89
- Lipp: Patientenautonomie und Sterbehilfe; BtPrax 2002, 47
- ders.: Sterbehilfe und Betreuung; DRiZ 2000, 231
- Lipp, Klein: Patientenautonomie und „Sterbehilfe“ - Stand der aktuellen Debatte; FPR 2007,56
- Meier: Patiententestament, Altersvorsorgevollmacht und Zulässigkeit der Vertretung in Gesundheits- und anderen höchstpersönlichen Angelegenheiten, BtPrax 1994, 190
- dies: PEG-Sonde und Sterbehilfe; BdB-Verbandszeitschrift 25/2000, 5
- Meyer: Zur zwangsweisen Heilbehandlung im Rahmen der Unterbringung; BtPrax 2002, 252
- dies.: Zum Inhalt von und zum Umgang mit Patientenvollmachten in Gesundheitsangelegenheiten; BtPrax 2001, 181
- Milzer: Delegierte Patientenautonomie - Wahrnehmung von Patientenrechten durch Vorsorgebevollmächigte; FPR 2007,69
- Müller: Zum Abbruch lebensverlängernder oder -erhaltender Maßnahmen durch den Betreuer; DNotZ 2007, 627
- ders.: Verbindlichkeiten und Grenzen der Patientenverfügung; ZEV 2008, 583
- Nickel: Anmerkungen zu OLG Frankfurt; MedR 1998, 520
- Otto: Patientenautonomie und Strafrecht bei der Sterbebegleitung; NJW 2006, 2217
- Paehler: Zur Zulässigkeit des Sterbenlassens; BtPrax 2000, 21
- Rehborn: Passive Sterbehilfe und Patiententestament; MDR 1998, 1464
- "Ridder: Sondenernährung steigert nur selten die Lebensqualität; Dt. Ärzteblatt Nr. 9/2008, S. A449
- Röthel: Patientenverfügung und Vorsorgevollmacht in europäischer Perspektive, FPR 2007, 79
- Salinger: Sterbehilfe mit staatlicher Genehmigung; JuS 1999, 16
- Schmidl: Zur Bedeutung der "Wohlschranke" des § 1901 BGB bei Patientenverfügungen; ZEV 2006, 484
- Schmidt: Die persönliche Willenserklärung bei lebensbedrohlicher Krankheit; BtPrax 1997, 16
- Schmidt/Madea: Grenzen ärztlicher Behandlungspflicht am Ende des Lebens; MedR 1998, 406
- Schmidt/Verrel: Wer soll des Patienten Stimme sein, Zur aktuellen Verwirrung über das rechtliche Prozedere bei der Einstellung lebenserhaltender Maßnahmen, in: Der Anästhesist, 11-1999, Nr. 48, S. 842
- Schneide: Zur analogen Anwendung des § 1904 BGB auf die Fälle der passiven Sterbehilfe; RPfleger 2000, 8
- Schöch: Beendigung lebenserhaltender Maßnahmen; NStZ 1995, 153
- Schreibauer: Strafrechtliche Risiken des Betreuers bei der Sterbehilfe und Suizidbeteiligung; BtPrax 1997, 217
- Schreiber: das ungelöste Problem der Sterbehilfe; NStZ 2006, 473
- Spickhoff: Die Patientenautonomie am Lebensende; NJW 2000, 2297
- Strätling/Scharf/Bartmann: Patientenverfügungen und Stellvertreterentscheidungen in Gesundheitsfragen; BtPrax 2002, 237
- Strätling/Schmucker/Eisenbart/Scharf/Bartmann: Medizinische Entscheidungen am Lebensende; BtPrax 2003, 47
- Uhlenbruck: Vorab-Einwilligung und Stellvertretung bei der Einwilligung in einen Heileingriff; MedR 1992, 134
- ders.: Brauchen wir in Deutschland ein Gesetz zur aktiven Sterbehilfe? NJW 2001, 2770
- Verrel: Zivilrechtliche Vorsorge ist besser als strafrechtliche Kontrolle; MedR 1999, 547
- ders.: Richter über Leben und Tod; JR 1999, 5
- Vormundschaftsgerichtstag: Sterbehilfe muss gesetzlich geregelt werden; BtPrax 1998, 161
- Vossler: Verwirklichung der Patientenautonomie am Ende des Lebens durch Patientenverfügungen; BtPrax 2002, 240
- Wagenitz/Engers: Vormundschaftsger. Genehmigung für Hilfe zum Sterben? FamRZ 1998, 1256
- Will: Das Recht auf einen menschenwürdigen Tod; Vorgänge 3/2006, 43
- Zöller: Passive Sterbehilfe zwischen Selbstbestimmung und mutmaßlicher Einwilligung; ZRP 1999, 317
wissenschaftliche Arbeiten
- Behr: Sterbehilfe in Deutschland
- Jung: Das Sterben alter Menschen in der modernen Gesellschaft
- Deutsches Referenzzentrum für Ethik in den Biowissenschaften - Thema Sterbehilfe
- Aufsatz von RA Sybille Meier zu PEG-Sonden und Sterbehilfe
- Aufsatz von Prof. Stolz: Dürfen wir Menschen verhungern lassen? (PDF)
- Axel W. Bauer: Zwischen Therapiebegrenzung und Sterbehilfe
- Deutsches Ärzteblatt - Beiträge zum mutmaßlichen Willen bei Patientenverfügungen
- R. Will, Professorin an der Humboldt Universität Berlin, Richterin des Verfassungsgerichts des Landes Brandenburg a.D., zum derzeitigen Meinungsstand über die Sterbehilfe-Problematik (PDF)
- Rechtsgutachten von RA Putz zur Sterbehilfeproblematik in der BRD (PDF)
- Wittkowski/Schröder: Angemessene Betreuung am Ende des Lebens
- Süddeutsche-Dossier zur Sterbehilfe
Weblinks
- Grundsätze der Bundesärztekammer zur ärztlichen Sterbebegleitung (2004)
- Empfehlungen der Bundesärztekammer zu Patientenverfügungen (2007)
- BGH-Beschluss vom 17. März 2003 zur Beendigung lebenserhaltender Maßnahmen
- BGH-Beschluss vom 8. Juni 2005 zur Einstellung der künstlichen Ernährung
- Stellungnahme des Nationalen Ethikrates (Juli 2006, PDF)
- Neufassung der Patientenverfügungsbroschüre des BMJ (PDF)
- Informationen zum niederländischen Sterbehilfegesetz; Offizielle Botschaftsseite, PDF)
- Pflegewiki Thema Sterbehilfe
- Internetinfos zum Thema Nahrungsverweigerung
- Zusammenstellung vieler Dokumente zur Sterbehilfe (Dr. May)
- Ausführliche Link-Liste zu verschiedenen Dokumenten zur Sterbehilfe (W. Schell)
- Dossier des Dt. Ärzteblattes zur Sterbehilfe mit Links zu vielen Originaldokumenten
- Bericht aus der SZ zu einem Sterbehilfeskandal
- Anwaltssuche zur Patientenverfügung
Quellen
- ↑ Ernst-Wolfgang Böckenförde: Aktive Sterbehilfe wäre Dammbruch für Lebensschutz (aerzteblatt.de vom 29.11.2007)
- ↑ BVerfG 2 BvR 1451/01
- ↑ http://de.news.yahoo.com/gp/20080808/thl-palliativmediziner-kritisieren-allen-d343981.html
- ↑ http://www.dgpalliativmedizin.de/
- ↑ hierzu im Einzelnen: Manfred v. Lewinski, Ausharren oder gehen? – Für und wider die Freiheit des Todes S. 55-99
- ↑ Im Einzelnen hierzu: v. Lewinski,a.a.O. S.170-191
Infos zum Haftungsausschluss